再生医療現場レポート

-
APS療法について詳しく教えてください。
最近、従来の保存療法でも手術でもない、もうひとつの選択肢として期待されているのが、患者さん自身の血液に含まれた血小板(けっしょうばん)と白血球(はっけっきゅう)を使った再生医療、APS療法です。
APS療法は、患者さんの血液を少量採取し、遠心分離機などで加工し関節内に注射して戻します。
変形性膝関節症では、関節の中で軟骨の破壊成分をつくり出す炎症性サイトカインという、いわば悪いタンパク質の働きが活発になっています。それに対し、私たちの体の中には抗炎症性サイトカイン、いわば良いタンパク質も存在します。APSは、この良いタンパク質と軟骨の健康を守る成長因子(せいちょういんし)を、血小板と白血球から高濃度に抽出したものです。これを関節内に注射することで、関節内のバランスを調整しようとするのがAPS療法です。
APSは次世代PRPとも呼ばれるように、これまでにも血小板を使った再生医療としてPRP(多血小板血漿(たけっしょうばんけっしょう))療法がありました。大きな違いはAPSの方がPRPよりも抗炎症性サイトカインと呼ばれる良いたんぱく質が高濃度であるということ。患者さんの血液を遠心分離機にかけて抽出したPRPを、APSではさらにもう一度遠心分離機にかけ、脱水処理をして、抗炎症性サイトカインの濃度を高めています。現在、一般的にPRP療法はテニス肘(ひじ)やアキレス腱炎(けんえん)、足底筋膜炎(そくていきんまくえん)などの筋腱(きんけん)の痛み、APS療法は変形性関節症の痛みの治療に使われています。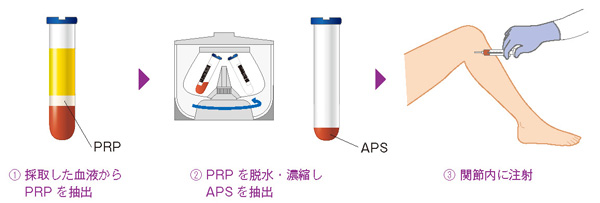
APS療法の流れ
APS療法が向く人、向かない人などはありますか?
APS療法は、保存療法では痛みがとれない、けれど手術はしたくない、あるいは事情があってできないという人や、痛みは強いものの画像で見ると変形がそこまで進行していないという人に向く治療法だと思います。また、滑膜炎で膝に水が溜まっている人も、APS療法で痛みが軽減しやすい印象です。年齢制限は特にありません。
一方、あまりに変形が進んで関節の隙間が消失したような人では、効果が得にくいといわれています。ただ、これも断定はできず、画像上では相当に進行していても、APS療法を試してみると意外に痛みが緩和されたという例が一部で報告されています。
骨壊死や関節リウマチは、現状では適応と考えられていません。また、悪性腫瘍(あくせいしゅよう)で治療中の人は、血液性の転移を起こす可能性が否定できないため、APS療法は受けられません。
まだ新しい治療法のため、どのような人で効果が得られやすく、どのような人では難しいかなどデータが乏しいのは現状の課題といえます。今後、実施件数が増えるのに伴って、エビデンスも蓄積されてくるのではと思っています。効果はどのくらいで現れ、どのくらい持続しますか?個人差が大きいので一概には言えませんが、1カ月程度で反応が見られる人が多いです。早い人だと数日、遅い人では数カ月経ってから変化が感じられたというケースもあります。
またこれは重要な点ですが、結果として効果を得られなかったという人も一定割合でいます。治療後3~6カ月程度待ってみて、それでも全く反応がないような場合は、手術を含めて別の治療法を検討した方が、痛い期間を引き延ばすよりも良いのではないでしょうか。
効果の持続性については、海外の研究では1~3年間程度とする報告があります。ただし、これも非常に個人差が大きく、すべての患者さんが1~3年間は持つというわけではありません。また反対に、今後データが蓄積されてくると、もっと長期間持続する例が出てくる可能性もあります。事前に知っておいた方がいいことはありますか?
APS療法は保険適用外の自由診療であり、金額は実施する施設によって異なります。高額になりやすいため、APS療法を一般的な保存療法の代わりとして、変形性膝関節症の治療で最初から使うというのは考えにくいでしょう。
また、繰り返しになりますが、効果の現れ方は人によって異なり、全員に効くわけではないことをまず踏まえなければなりません。再生医療と聞くと「軟骨が再生する」といったイメージを受けやすいですが、すり減った軟骨を元に戻す治療ではないことも重要です。あくまで炎症を抑えて痛みを軽くするのがAPS療法に期待されていることです。それ以外では、患者さん自身の血液を使うためアレルギー反応や副作用の少ない治療法と考えられます。
この記事が気に入ったら
いいね ! しよう